Fallet
Par har försökt få barn utan att lyckas. Tjejen har ätit P-piller i 10 år, regelbunden mens och inget onormalt vid gynekologisk undersökning. Mannen hade inga tecken på terto- eller azoospermi. Kvinnan verka ha fri passage och dag 11 till 16 var vaginalsekretet glasklart och tråddragande.
Studiemål
- Spermier - Mognad
- Ägg - Mognad
- Reproduktionsorgan
- P-piller
- Funktion
- Biverkningar
- (Kort och långtidseffekter?)
- Hormonförändringar genom livet
- Menscykel
- Hormoner
- Förutsättning för befruktning
- Hormoner
- Hypothalamus - Hypofysen - Gonader (HPG-axis)
- Corpus Luteum
- Andra källor till hormoner
- Funktion
- GnRH, LH, FSH, Östrogen, Progesteron, Testosteron, androgener
Kursplan
- Beskriva struktur och funktion hos mannens och kvinnans reproduktionsorgan
- Redogöra för spermatogenesen, oogenesen och follikelutvecklingen
- Redogöra för hur reproduktionsorganens funktioner styrs
- Förklara de strukturella och hormonella förändringar som uppträder under
menstruationscykeln
- Redogöra för hur graviditet kan förhindras med hormonell behandling
Farmakologi
- Antikonceptiva medel, d.v.s.
- kombinations p-piller (gestagener och östrogener),
- minipiller (gestagener),
- akut p-piller/dagen-efter piller (gestagener)
- Hormonell substitutionsbehanding i klimakteriet
Tentafrågor
-
Beskriv den hormonella styrningen av testiklarnas funktioner inklusive involverade celltyper och de återkopplingsmekanismer (feedback-system) som styr hormonsekretionen.
-
Under varje menstruationscykel finns det bara ett fåtal dagar då en kvinna kan bli gravid. Det finns ägglossningstest som kvinnor kan använda för att öka chansen att bli gravid på naturlig väg genom att identifiera de mest fertila dagarna i varje cykel. Testet baseras på mätning av ett särskilt hormon i urinen. Vilket hormon tror du att detta är? Motivera ditt svar.
Sammanfattning
Bakgrund
Meios och Mitos
Två typ av celldelning som våra celler genomgår, beroende på typ.
Mitos ("Vanlig" celldelning)
"Vanlig" Celldelning, där kromosomerna dras isär och en del hamnar i vardera dotterceller för att bilda två identiska nya celler.
Meios (Gemater)
Här sker två celldelningar efter varandra för att bilda 4 enskilda kromosom-delar, som kan paras ihop med en annan halva (ägg) för att bilda komplett uppsättning. Kromosom-paren radas upp och separeras, för att sedan separeras igen. 4 => 2 => 1. Innan första delning kan överkorsning ske.
Steroidhormoner
Först måste vi göra Progestagens för att få Androgens (Testosteron (bild nedan), alltså först kvinnliga hormoner och sedan manliga. Estradiol är det mest potenta östrogenet. Aromatisering gör enkelbinding tillför dubelbindning i en av ringarna och sker mellan Androstanderivat till Estranderivat.
Mannens könsorgan och reproduktion
Erektion
När killen får erektion är det när svällkroppar fylls med blod så att penisen blir större och redo för att möta en annan person/djur/objekt (beroende på läggning).
Vid normaltillstånd är blodflödet lågt och kärlen sammandragna. Vid upphetsning stimuleras parasympatiska nervsystemet och NO frisätts lokalt. Detta dilaterar kärlen och gör att blod strömmar in, penis växer, detta då främst Corpus Cavernosum.
Corpus Cavernosum stryper venåterflödet, vilket gör att de behålls styva en tid. Skulle detta sker med Spongiosum skulle ingen sperma komma ut.
Får man Priapism (erektion över 4h, smärtsamt), kan man gå i trapport, sätta is, ge alfa-stimulerare eller punkterna. Bör behandlas snabbt annars finns impotenes som risk.
"Normal" Penis är ca 13.3 +- 1.6 cm vid erektion.
Ejakulation - Utlösning
Här är det sympatiska nervsystemet som styr och inte parasympatiska. Därför behövs båda delar för att fullborda en befruktning. När impulser når en viss nivå sker en spinal reflex som driver urladdningen av sädesvätskan.
- Gångarna dras samma och accessoriska körtlar kontraherar för att utsöndra till urinröret.
- Interna spinktern till urinblåsa kontraherar för att undvika bakflöde in dit.
- m. Bulbospingiosus kontraherar några gånger i serie för att trycka ut spermierna med fart.
Transport och funktion av sperma
- Testiklarna: Producerar sperma
- Epidydimis: Sparar sperma
- Ductus Deferens: Transport ut för sperma, ca 6m lång.
- Vescicula Seminalis: Vätska som blandas med sperma (Semen)
- Seminalvätska: 60% av utlösningen och hjälper spermierna till rörelse vid ejakulation
- Prostaglandiner, Fibrinogen (koagulationsenzym), Fruktos, Askorbinsyra
- Förbättrar spermiemotilitet och stabiliserar spermiekromatin
- Prostata:
- Producerar prostatavätska, 30% av utlösningen. Mjölkaktig något sur (ryktas det om)
- Förbättrar spermiemotilitet och stabiliserar spermiekromatin
- Bulbus Urethralis: Producerar en alkalisk lösning som hjälper att neutralisera sur vätska i urinröret (urin). Detta man kallar försatsen.
En utlösning består av 2-5ml och innehåller 20-100 miljoner spermier.
Då urin och sperma går igenom samma gångar, finns system för att undvika att det blir bakflöde. När man kissar stängs de ejakulatoriska gångarna medan när man får utlösning stängde den inre sphinktern till urinblåsan.
Sädesvätska
Består av:
- Fruktos: Energi till spermier
- Prostaglanderiner: Minskar mukösa slemmet vid cervix så det blir lättare för spermier att ta sig in.
- Relaxin: För spermiernas rörlighet
- Alkalisk vätska (basisk): Neutraliera urinet på vägen ut, försats.
- Seminalplasmin: Antibiotiskt
- Fibrinogen/koagulationsenzym: I Vagina finns Fibrinolysin som löser upp och gör så spermier kan simma vidare in i livmodern.
Testiklarna
- Tubuli Seminefri: De körtelgångar där sperma produceras och dessa separeras av ett septa.
- Epididymis: Har flera sektioner men funktion är att spara sperman.
- M.Cremaster hjälper till att höja och sänka testiklarna för att reglera temperatur.
- Laydig-celler hittas mellan tubli seminefri och producerar testosteron.
- Sertoli-celler hittas i tubli istället och hjälper till med spermsyntesen.
Spermatogenes
Spermautveckling
- Spermatogonier (stamcell) => Mitos (blir 2, ena fortsätter vara stamcell).
- Primära Spermatocyter => Meios (1 blir 2 st)
- Sekundär Spermatocyt => Meios (1 blir 2 st)
- Spermatider
- Omogen Spermatozoa (Sperma)- Fortfarande inte helt uvecklad då den inte kan röra sin svans ordentligt. Skickas till Bitestiklarna för mognad och simskola.
- Mogen Sperma i Bitestikel där simförmåga utvecklas (ca 20 dagar)
- Sperime kan lagras några månader för att sedan brytas ner (fagocyteras)
Bitestiklarna blir en lagringsstation, hjälp för utveckling och återvinning av skadade spermier. Vid ejakulation kommer spermierna att flytta sig från bitestikel och ut genom Ductus Deferens, som kan kontrahera för att pressa ut dem.
Spermien blir uppbyggd med en hjälp (Acrosome) som innehåller enzymer för att ta sig in till ägget. Under finns den DNA som behöver möta ägget och sedan en svans att vifta med (Flagellum). Mittendelen är rik på mitokondrier.
Sertolicellerna delar in tubulin och håller ihop Spermatogonierna (Basal Compartment) medan de senare stadierna finns länge in (Adluminal compartment). Dessa sitter ihop med tight junctions och bildar blod-testikelbarriär för att hindra att spermierna flyr till blodet, samt skydda mot immunförsvaret att angripa dem.
- Teratospermi: Felformade spermier
- Azospermi: Inga spermier
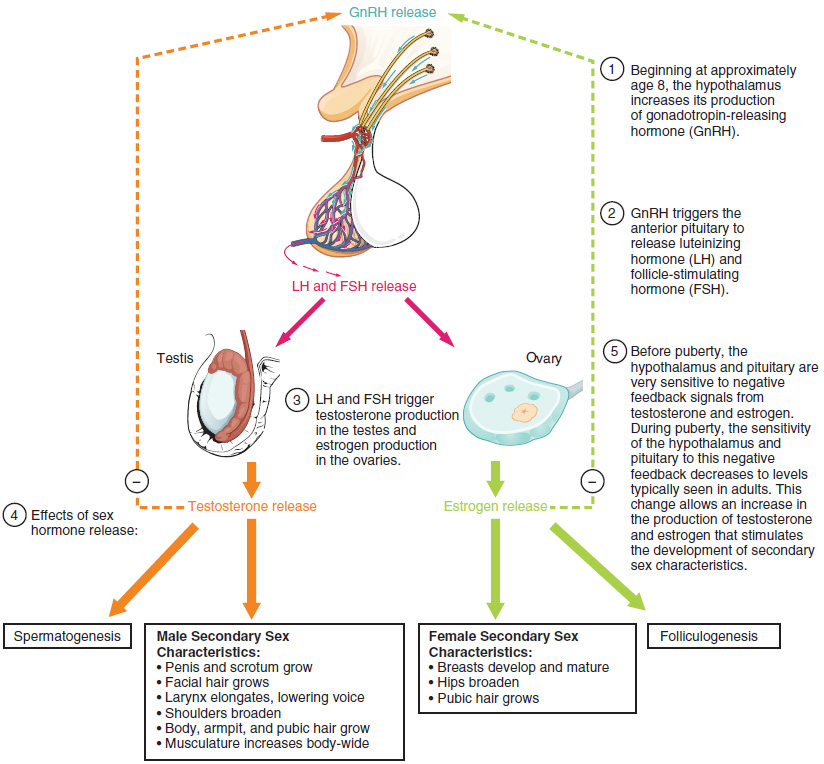
Mannens hormonreglering
Hjärn-testikel-axeln
- Hypothalamus - Nucleus Arcuatus
- GnRH - Gonadotropin-Releasing Hormone
- Porta-blodet
- Hypofysen (främre) - Adenohyfoysen
- LH - Luteinizing Hormone
- FSH - Follikle Stimulating Hormone
- Testiklarna via blodet
- LH: Stimulerar Leydiceller att utsöndra testosteron
- Testosteron
- Sexualdrift och beteende
- Ben och muskeltillväxt
- Manlig karäktariska (skägg)
- Underhålla hjälporgan som prostata
- Tjockare och oljigare hud (kan ge acne)
- Negativ feedback mot LH
- Perifer effekt
- FSH: Stimulerar Sertoliceller att utsöndra ABP och Inhibin.
- ABP (Androgen Bindning Protein)-utsöndring av Sertoliceller
- Binder till androgen (Testosteron) i Ductus Seminefri och Stimulerar Spermieproduktion och tillväxt.
- Inhibin: Ett inhiberande hormon som hindrar utsöndring av FSH .
Kvinnans könsorgan och reproduktion
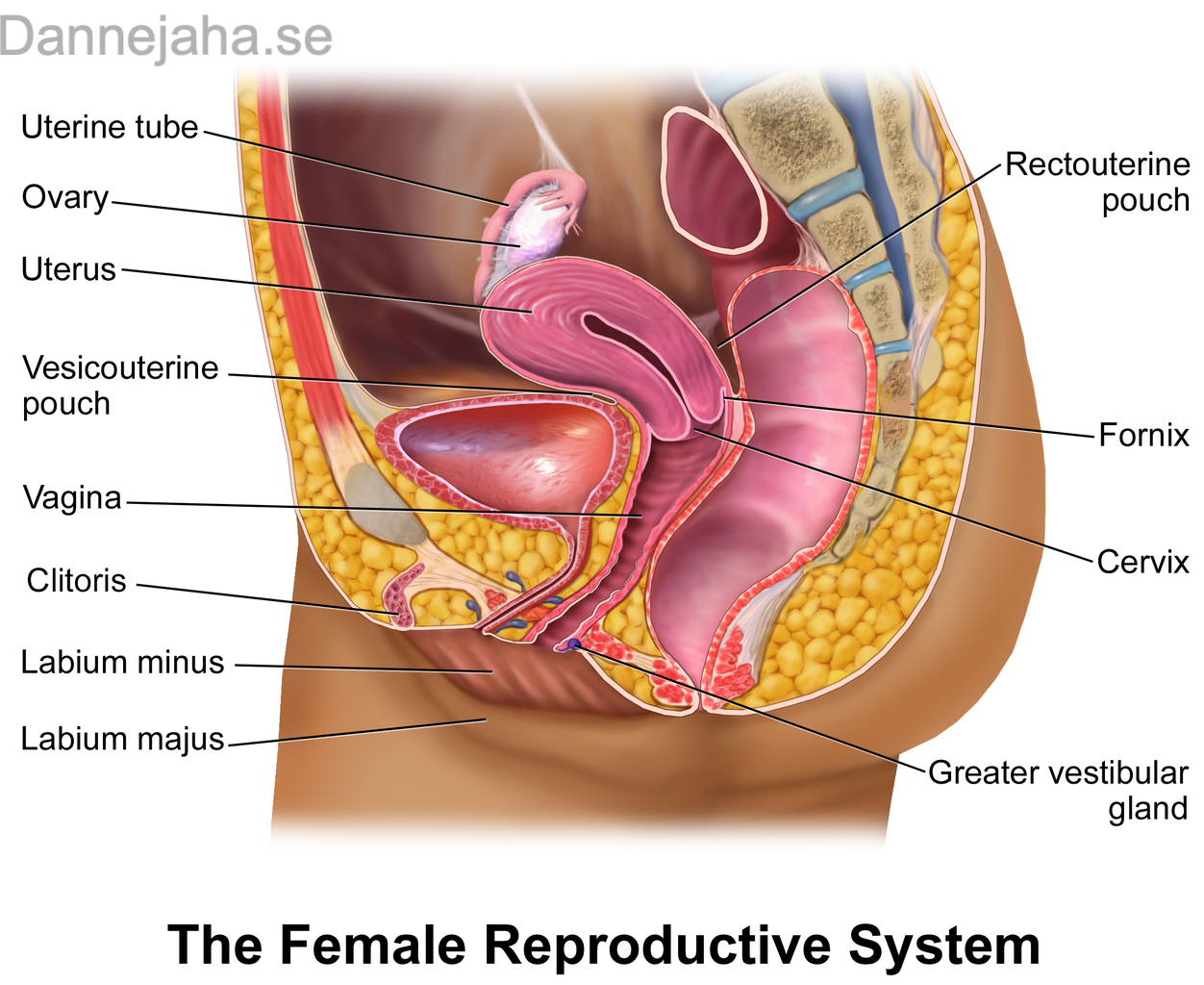
Översikt kvinnan
- Äggstockar: Här äggen mognar
- Tuba Uterina: Äggledare är där ägget därdas efter ägglossning
- Uterus: Livmodern, där befruktat ägg kommer att fästa för att utvecklas.
- Stratum Functionalis: Denna del som genomgår cykliska förändringar och förbereder inplantation. Blir det inget befruktat ägg bryts detta ner.
- Stratum basalis: Bygger ut ett nytt Stratum functionalis vid varje menstrationscykel.
- Perimetrium: Peritoneum
- Myometrium: Muskelvägg
- Endometrium
- Vagina: ca 10 cm långt och är fortsättningen ut efter livmodern. Övergången sker i Cervix, livmoderhalstappen.
- Mucosa: Det inre lagret. Slitstark flerskiktat plattepitel och ser man histologiskt är där massa vita delar i epitelet. Detta är glykogen som bakterier metaboliserar för att göra pH surt, vilket motverkar infektioner och ogynsam levnad för spermier.
- Glandula Vestibularis major: Frisätter sekret för att smörja vagina under samlag
- Klitoris: Den erektila delen hos kvinnan och motsvara penis hos mannen och har också svällkropapr.
Hormonstyrning
- Hypothalamus - Nucleus Arcuatus
- GnRH - Gonadotropin-Releasing Hormone
- Porta-blodet
- Hypofysen (främre) - Adenohyfoysen
- LH - Luteinizing Hormone
- Styr proliferationen av Theka-cellerna
- Cellerna runt folliklarna
- Använder Kolsterol för att bilda Androgener som sedan kan användas av Granulosa-cellerna för bildande av östrogen.
- FSH - Follikle Stimulating Hormone
- Styr proliferationen av Granulosa-cellerna
- Cellerna innanför Theca och runt Oocyten (Cumulus Oophus t.ex.)
- Tar emot androgenerna från Theka-cellerna och omvandlar det till östrogen genom Aromatisering (Aromatase).
- Äggstockarna via blodet
- Ben och muskeltillväxt
- Endomertrium tillväxt
- Brösten
- Kvinnlig karaktäristiska
- Östrogen (Motsvara mannens Testosteron)
GnRH användes för att stimulera ägglossning medan det istället inhiberar. Frisätts normalt pulserat medan man som läkemedel stoppade in en konstant dos. Man fick därför använda pumpar för att få denna pulserande effekt.
Östrogen ger en negativ feedback till FSH utsöndring under låg-nivå-fasen, samtidigt som den ger en Positiv feedback till LH under hög-nivå-fasen.
Oogenes och follikelutveckling
Kvinnors ägg bestäms redan vid födsel och sedan utvecklas och lossnar de från puberteten till klimakteriet (runt 50). Utvecklingen av ägg tar flera år, till skillnad från mannen där det tar ungefär en månad.
Från början har kvinnan ca 7 miljoner ägg, 2 miljoner slipper undan apoptos och ca 400,000 är kvar vid puberteten.
I äggstockarna finns mängder med folliklar som ska utvecklas till ägg. Det är bara några av dessa som varje månad påbörjar sin utveckling och när något släpps ut, kommer de andra utvecklade att degenereras, så bara 1 ägg (oftast) löper ut enligt faserna nedan.
När ägget utvecklas kommer det att utsöndra Östrogen. Under de första 10 dagarna har det en negativ feedback på Hypofysen och minskar LH, vilket är varför vi ser en stadig nivå av LH.
Ägget och folliklarna utvecklas delvis innan födsel genom att från stamcell genomgå Mitos och bilda primär Oocyt som sedan under barn (innan pubertet) stannar i Profas 1) och primodial follikel.
Varje månad utvecklas sedan ägg och follikel blir till en primär => sekundär => antreal (tertiär) och här sker även en Meios 1 hos en Oocyt varje månad.
Från Meios 1 skiljer sig en "Polar body" och den sekundära Oocyten stnnar i Metafas 2. Ägglossning sker och Corpus Luteum bildas medan ägget löper fritt. Vid 1-2% av ägglossningarna sker det att mer än ett ägg lossnar.
När sperma träffar ägget kommer en tredje "Polar body" att bildas vid Meios 2. Det bilda två polarkroppar från första delningen.
Kortfattat
- Ägg och follikel utvecklas till Prmära Oocy och Primodial follikel och inväntar puberteten.
- Varje månad utvecklas sedan ett ägg med Meios 1, släpper en "Polar body" och inväntar spermie. Follikel utvecklas till primär => sekundär => tertiär => Corpus luteum (släpper ut ägget).
- Spermie befruktar ägg och Meios 2 genomgås! Ägget omges fortfarande av Corona Radiata och Zona Pellucida som spermien måste ta sig igenom.
Follikelutveckling
FSH går in i äggstockarna och stimulerar utveckling av folliklarna:
Pre-Anterala folliklar
- Primodal Follikel: Tunt encelligt cellager
- Primär Follikel: Kubiskt encelligt epitel, Zona Pellucida anläggs
- Sekundär follikel: Flerskiktat kubiskt, tidiga tekaceller.
Antrala Folliklar
- Tertiär Follike: Början på antrum
- Graaf Follikel: Cumulus Oophrus(Discus Proligerus, här första Meiosen utförs och Oocyten stimmar fritt i follikel.
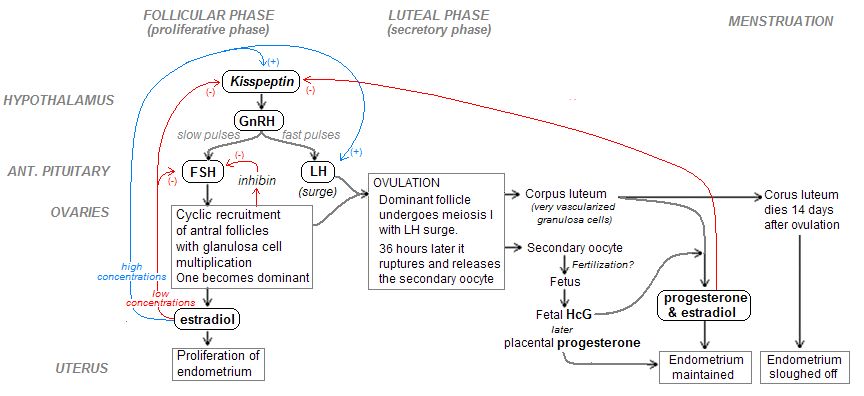
Menstrationscykeln
De första 14 dagarna är follikel-fasen (där det utvecklas) medan den sista 14 dagarna är Luteal fas. Dag 1 är första dagen en blödning kommer.
Pre Ovulations-fasen (Follikel fasen)
- Dag 1-5: Menstrual fas: Menstrationen sker då uterus bryter ned endometriets yttre lager.
- Dag 6-14 Proliferativ fas: Endometriumet byggs upp igen. Här görs även slemmet ändras från tjockt mucus till tunnare, så att spermierna lättare kan ta sig igenom livmodern.
- Klart och stigande mängd cervixslem.
I början ökar GnRH utsöndringen , vilket till ger en sakta sjunkande FSH nivå och en stabil nivå av LH. Detta beror på follikelutvecklingens negativa feedback som östrogen ger på Hypofysen. FSH utsöndras främst som svar på låga nivåer östrogen, så när follikel växer och utsöndrar Östrogen, ser vi en dropp i FSH.
Theka-celler och Granulosa-celler jobbar ihop för att bilda östrogen. Där Theka-cellen bildar androgener från kolesterol och Granulosa-cellerna ombildar detta till östrogen. Östrogen påverkar sedan endometriumet för att växa och bli redo för implantationen. Östrogen stimulerar även att mer GnRH f ska utsöndras från hypothalamus och mer FSH från hypofysen, alltså en positiv feedback.
Efter 10 dagar har östrogennivåerna ökat och kommer vända till att ha en positiv feedback istället för en negativ. Detta gör att LH kommer öka! Samtidigt som GnRH också stimulerar ger den peak av LH vi ser vid dag 14. Detta ger Ovvulationen och utsöndring av ägget, ägglossning.
LH-vågen gör så att vaskulära permabiliteten ökar, prostaglandiner frisätts och inflammatorisk respons ges som bryter ner ovariets vägg. => ägglossning.
Post Ovulations-fasen (Luteala fasen)
- Dag 15-28 Sekretorisk fas: Sekretionsfasen är för att ge näring, grumligt slem innebär "säker period". Grumligt och avtagande cervixslem.
fter ägglossningen sjuker LH niverna igen, tillsammans med GnRH. Follikel omvandlas till Corpus Luteum (död follikel). Nu börjar Lutea fasen.
Corpus Luteum degenererar sedan sakta, men har fortfarande viktig funktion. Den utsöndrar 3 hormoner. LH är här en viktig hormon som fortsätter stimulera Corpus Luteum.
- Örgrogen: Håller sig relativt lik med en vitt båge upp som sjunker ner senare mot slutet.
- Inhibin: Inhibin-nivåerna ökar alltså efter ägglossning.
- Inhiberar FSH genom negativ feedback, vi vill inte ha mer ägg under denna fasen!
- Progesteron: Ökar kraftigt efter ägglossning
- Viktigaste under Luteala fasen
- Negativ feedback på Hypothalamus och GnRH, vilket i följd hämmar LH och FSH.
- Stimulerar tillväxt av livmoderns Endometrium, där ägget ska implantera om det befruktas.
Corpus Luteum kommer att degenereras mer och mer och hormonnivåerna sjuka. Detta kommer att möjliggöra nya ägg att stimuleras, växa till och få en ny menscykel. Som en följd av de minska hormonnivåerna av Progesteron och östrogen, kan Endometriumets tillväxt inte bibehållas. Därför bryts Endometrium ner och ger den blödning som kallas mens.
Puberteten
Pubertet är en neurologisk mognad med minska hämning och mindre känslighet för negativ feedback. Pubertet är något från hjärnan.
Prefrontala cortex utvecklas och pågår ända in till 20-25 år. Här får vi kognition, tankar på framtiden och omdöme. Därför är det ofta bristande hos ungdomar.
- Amygdala (känslor)
- Hypothalamus: Endokrina systemet och hormonutsöndring
Detta är även den fas där könsorganen mognar. Stängning av epifysplattan och tillväxt av skelett sker som svar på ökade östrogennivåer hos båda könen.
Innan puberteten har man en hämning från Intrinsic Gonadostat på Hypothalamus och en ökad känslighet för negativ feedback på både Hypothalamus och Adenohypofysen.
Vid puberteten minskar hämningen från Intrinsic Gonadostat på Hypothalamus och den mäniskade känsligheten ändras, en positiv feedback av östrogen till Adenohypofysen skapas. Nivåerna östrogen ökar och pulsarar sedan (kvinna), så länge ägg finns kvar.
Mannen
DHEA ökar några år innan testosteron-vågen aktiverar puberteten. Testiklarna växer till sig, vilket sker runt 12-14 års ålder. Penis växer och spermier mognar.
Testosteron går i vågor med en topp vid befruktning (utveckla könsorgan), födsel och sedan ökar kraftigt vid puberteten. Där ligger den sedan stabil resten av livet och regleras av CNS som svar på ökade GnRH.
Testosteronet ger sedan en del utveckling som tjockare/oljigare hud (kan ge acne), tillväxt av larynx (rösten) och behåringar.
Det är vid puberteten som männen börjar producera gameter och sedan i princip livet ut.
Kvinnan
I början är det Leptin från fettväven som signalerar att GnRH ska frisättas. Om man har låga nivåer av detta kommer puberteten att försenas. Under barnåren växer äggstockar och då frisätts lite östrogen hela tiden, detta hindrar GnRH. När Leptin ökar blir Hypothalamus mindre känslig mot östrogen och GnRH frisätts.
Första tecken för pubertet är att brösten börjar växa vid 8-13 års ålder, och sedan behåring. Mens uppkommer 2 år senare och ägglossning/fertilitet ytterligare två år.
GnRH leder sedan till den kaskad vi sett innan med LH och FSH. Nivåerna ökar och pågår under 4 år, innan ägglossning påbörjas.
Östrogenet blir analogt med mannens testosteron och vid puberteten är det som hjälper kvinnan att utveckla och växa under puberteten, 11-12 års ålder. Epifysen sluter härmed växa vid 13-15 års ålder medan männen 15-19 år.
Östrogenet kommer leda till
- Större bröst
- Mer underhudsfett
- Öppnare och lättare bäcken
Klimakteriet
Ungefär vid 51 års ålder finns inga fler ägg och då rasar östrogenet. Först störning i ägglossning, sedan mensen och till sist UGA (urogenitalt åldrande). Klimakterie är alltså att det inte finns fungerande ägg.
Kvinnan har sin högsta nivå för reproduktion vid 20 år och sedan avtar det kraftigt ner till 50 år ålder då bara ca 1000 ägg är kvar. När det stannar helt, vid 46-54 år kallas det Menopause.
Äggen utvecklas hos kvinnan resdan under första trimestern, med 8 miljoner ägg. Denna sjunker sedan och vid mensdebuten (Menarche) har kvinnan kvar ungefär 400,000 ägg eller max 400 ägglossningar.
Nivåerna av Östrogen minskar, vilket leder till att en cykel kan bli utan ägg och andra få flera. Därför är det vanligare med problem och fler barn med mödrar i äldre åldrar.
Vid Menopause kommer östrogennivåerna sjuka och bröst, samt reproduktionsorgan att förtvina. Detta kan ge Depression, irritation, dilatation av ytliga kärl (svettningar), benskörhet och tunnare skinn.
Kolesterolnivåer kan öka pga bristande omvandling, vilket då ger ökad risk för kardiovaskulära sjukdomar (minskade HDL nivåer).
Efter klimakteriet stiger FSH och LH vilket reagerade på gamla graviditetstest. Feta kvinnor klarar sig bättre pga östrongen från fett.
Faser
- Första fasen: Regelnbunden menstation men ökad bröstsmärta, möjligen kortare menstrationscykel, nattliga svettiningar, mägrän, kraftigare blödningar.
- Andra fasen: Cykler utan ägglossning, förvärrad mänsverk, föhöjda FSH
- Tredje fasen: Ingången till klimakteriet. Oförutsägbara menstrationer, omväxlande korta och långa cykler. Östrogennivåerna varierar, klimakteriesymptom i vaket tillstånd.
- Fjärde fasen: Oigomenorre (cykler över 35 dagar), färre än 50% av dem har ägglossning, sparsamt men regelbunden blödning.
- Femta fasen: Menopaus, konstateras 12 månader efter sista mensen har varit. Klimakteriebesvären tilltar, samtidgt kan andra som tidigare haft besvär få en lättnad. FSH och LH höga men Östrogen lågt.
Klimakteriebehandling
Orsaken är bristande mängd östrogen och detta kan man då ge som ersättning (Hormonersättningsterapi , HRT). Detta var en given behandling tills forskning visade kraftigt ökad risk för cancer, hjärtsjukdomar, stroke och demens. Behandling ges därför nu bara kortare tid för att lindra, till de som inte har genetisk risk för bröstcancer.
Männens åldrande
Det finns inget likande för män, däremot minskar mängden testosteron med åren, vilket leder till längre vilo-perioder mellan orgasmer (Andrapause). Man kan ge testosteronbehandling, ersättning, till de som har lågt. Kampsportare har en tendens av att vara överrepresenterade bland de som har låga nivåer och vilja öka dem.
Män kan få barn långt upp i pensionsålder.
Antikonceptiva läkemedel
Kombnationspiller (P-piller)
P-piller fungerar genom tillförandet av hormoner som påverkar menstruationscykeln så att ägglossning förhindras. De påverkar även slemmet i livmoderhinnan för att förhindra att spermier tar sig in i livmodern, och slemhinnan i livmodern så att ett befruktat ägg inte kan fastna och utvecklas.
Innehåller Östrogen och Gestagen (typ av Progesteron) och lurar kroppen att den är gravid genom att ha jämn östrogennivå. Denna nivå ger negativ feedback på FSH och LH.
Har man risk för kardiovaskulära sjukdomar ska man ta minipiller då risken för blödning ökar vid graviditet och koagulationen upp regleras.
Det är normalt att få mensliknande blödning trots hämning av ägglossning då Östrogen (hämmar FSH) och Progestagen (hämmar LH) tas under 21 dagar och uppehåll 7 dagar. Blödning blir som följd av låga nivåer av främst Progestagen under uppehållet.
Minipiller - Östrogenfria
Minipiller är lågdoserade Gestagener (typ av Progesteron) som förhindrar graviditet genom effekt på cervixsekretet (hämmar spermiepassage) och Endometriumet (försämrar implantationsmöjlighet och utsöndrar ingen näring/glykogen), men har bara begränsad effekt på ägglossning.
Innehåller färre mängd hormoner och används av de som har risk för proppar eller kardiovaskulära sjukdomar av vanliga piller.
Nackdelen är att dessa är mer känsliga än vanliga p-piller att tas vid en viss tidpunkt. Dock kan man (enligt FASS) avvika 3h från denna, alltså är det 6h tidsspann du kan ta pillerna på. Har man problem med detta finns även "mellan-piller" där dosen av progesteron är högre och därför mindre känsligt med tiden.
Akut P-Piller / Dagen efter piller
Kan tas inom 3-5 dygn (beroende på piller) från samlaget (95% säkerhet första dygnet), ju tidigare desto bättre. Innehåller Levonorgestrel , en Gestagen (Gulkroppshormon) som förhindrar ägglossning och att redan befruktade ägg inte fastnar i livmodern. Det kan även fördröjer ägglossningen (EllaOne).
Upprepad användning ger minskat svar och ger sämre skydd än andra preventivmedel och den kan inte avbryta pågående graviditet (alltså ägg som implanterat).
Man bör alltid ta ett graviditetstest 3-4 veckor efter för att vara säker att man inte blivit gravid.
Använder man vissa (EllaOne) minskar effekten av p-piller fram till nästa menstration och därför bör man skydda sig på annat sätt under den tiden.